د محمد عبدالرازق يكتب: داء البثويات وسرطان المستنقعات: فيسيولوجيا المرض والتشخيص

باحث بكتريولوجي – معهد بحوث الصحة الحيوانية فرع المنصورة- مصر
داء البثويات (Pythiosis) – المعروف أيضًا بـ سرطان المستنقعات – هو مرض استوائي غازي، حبيبي، تقرحي، تكاثري، قيحي، سريع التقدم ومميت. في السابق، ولفترة طويلة، كان يُعتقد أن سبب هذا المرض هو فطر، ولم يتم اكتشاف العامل المسبب حتى عام 1987، وهو أحد الفطريات البيضية (Pythium insidiosum). داء البثويات هو مرض معدي يهدد الحياة، وتم الإبلاغ عن زيادة في حالاته في البشر والخيول والكلاب والقطط والجمال، وبعض الحيوانات الأخرى التي تعيش في المناطق الاستوائية وشبه الاستوائية في جميع أنحاء العالم.
داء البثويات هو حالة بيطرية تتميز بالأورام الحبيبية المزمنة تحت الجلد. ويشار إلى شكل مرض الخيول باسم سرطان المستنقعات وعلق حصان فلوريدا. اما في حالات داء البثويات البشرية عادةً ما يظهر المرضى بمظاهر سريرية مرتبطة بعدوى في الجلد، أو الشريان، أو العين، أو الجهاز الهضمي، أو أي عضو داخلي آخر. وغالبًا ما يبلغ المرضى عن اتصالهم بمياه المستنقعات أو بالخيول.
ينتقل المرض بعد التعرض للمياه العذبة الراكدة مثل المستنقعات والبرك والبحيرات وحقول الأرز. الحالات البشرية تم الابلاغ عنها في المناطق الاستوائية وشبه الاستوائية حيث ان الموقع الاستوائي لأفريقيا يعتبر بيئة مثالية للمرض. ومع ذلك، فقد تم أيضًا توثيق حالات في المناطق المعتدلة في اليابان وكوريا الجنوبية والولايات المتحدة الأمريكية وأستراليا وآسيا وأمريكا اللاتينية.
فيسيولوجيا المرض
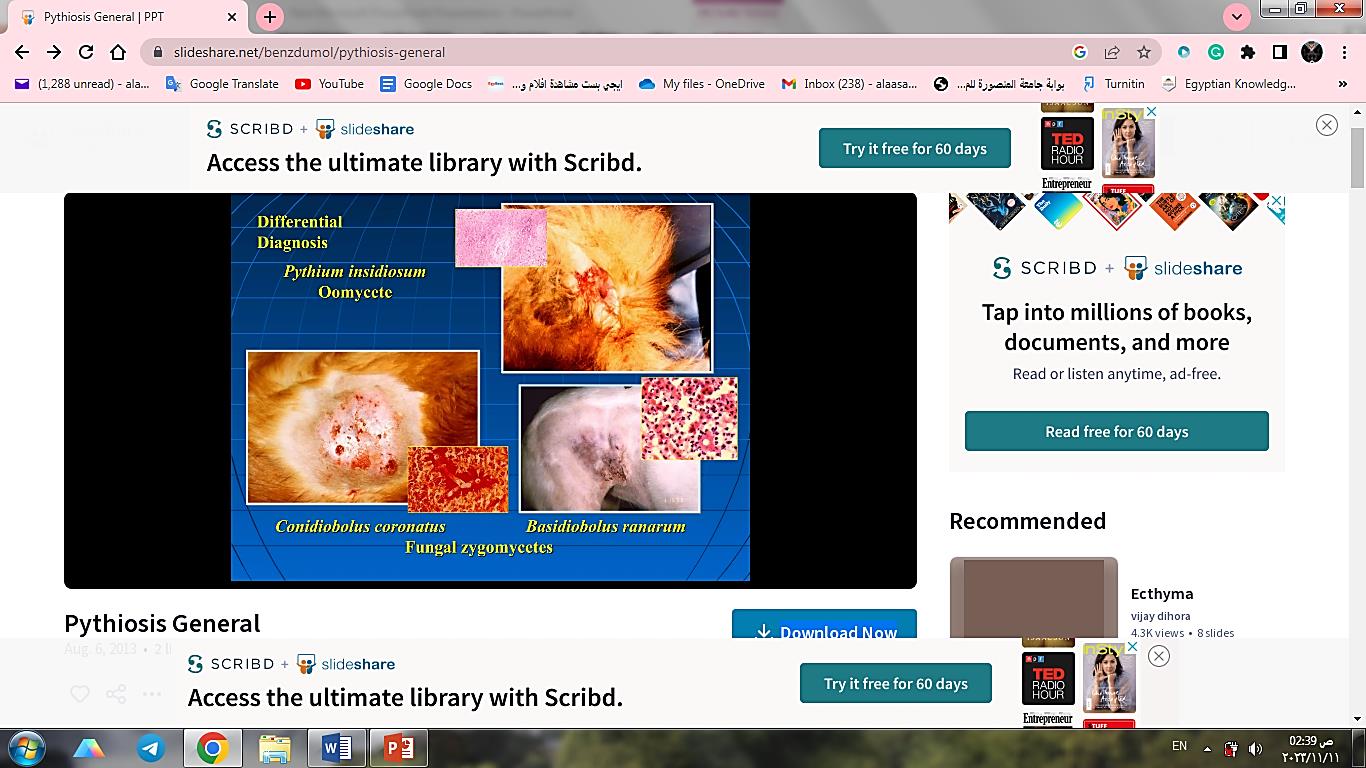
العامل المسبب لداء البثويات هو الكائنات الحية الدقيقة البيضية Pythium insidiosum، التي تعيش في الماء والتربة الرطبة (المياه الراكدة، وحقول الأرز، والبركة). وتعتبر الطور الحيواني المتكيس ثنائي الخيوط (Biflagellate Zoospore) هي المرحلة المعدية والتي تظهر انتحاءً قويًا لشعر وأنسجة الحيوانات.
وحيث ان خيوط هذا الطور لا تملك القوة الكافية لاختراق الجلد السليم. فلقد أثبت العديد من الباحثين أن لها انتحاء غير عادي لكل من لحم الثدييات وأوراق النباتات من خلال وجود مادة لزجة تسمح للعامل الممرض بالبقاء مرتبطًا بمضيفه. بعد ذلك، يقوم الطور الحيواني المتكيس الملتصق بتطوير أنابيب جرثومية، والتي تحفزها درجة حرارة المضيف، فتخترق الأنسجة المصابة (سواء بالجروح او بالخدوش) بشكل فعال. وبالتالي، يمكن للأفراد المعرضين للإصابة الذين يسكنون المناطق الموبوءة أن يكتسبوا العدوى بعد حدث مؤلم، والتعرض لغزو الطور الحيواني المتكيس للجروح، إما في الجلد أو في الجهاز الهضمي. ينمو المرض ببطء في المعدة والأمعاء الدقيقة، ويشكل في النهاية كتلًا كبيرة من الأنسجة الحبيبية. ويمكنه أيضًا غزو العقد الليمفاوية المحيطة.
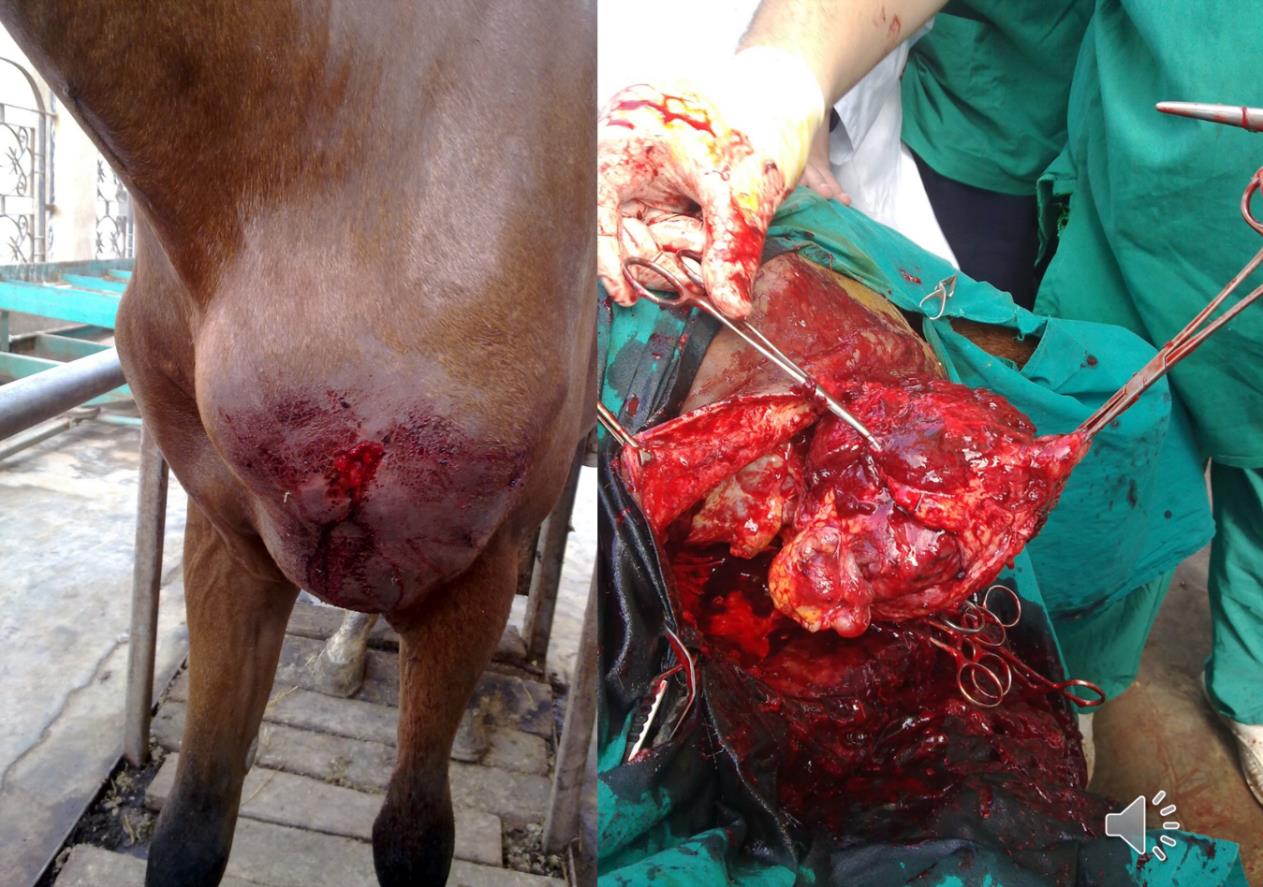
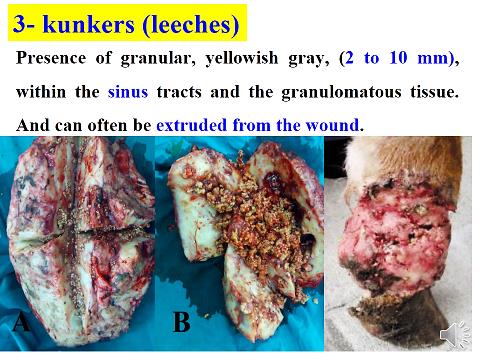
في الخيول، تعتبر الاصابة التحت جلدية هي الشكل الأكثر شيوعًا وتحدث العدوى من خلال الجرح أثناء الوقوف في الماء الذي يحتوي على الطور الحيواني المتكيس. وتكون الاصابة بشكل شائع في الأطراف السفلية والبطن والصدر والأعضاء التناسلية. وهي حبيبية ومثيرة للحكة وقد تكون متقرحة أو ناسورة. غالبًا ما يحتوي الورم على كتل صفراء صلبة من الأنسجة الميتة المعروفة باسم “kunkers”. من الممكن في حالة العدوى المزمنة أن ينتشر المرض إلى العظام الأساسية.
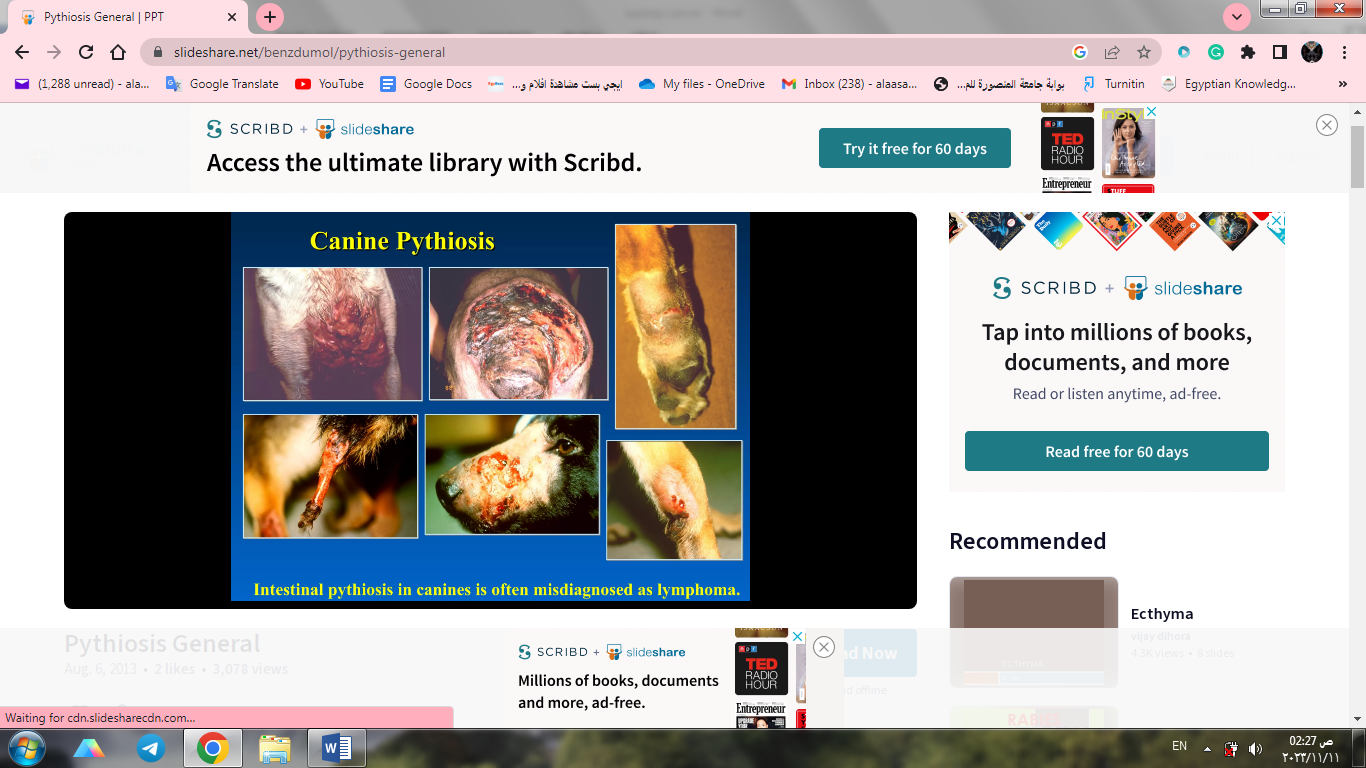
في الكلاب، يظهر المرض على شكل كتل متقرحة في الجلد ويمكن أن تحدث العدوى الأولية أيضًا في العظام والرئتين. تعاني الكلاب المصابة بالشكل المعدي المعوي من سماكة شديدة في جزء أو أكثر من أجزاء الجهاز الهضمي والتي قد تشمل المعدة والأمعاء الدقيقة والقولون والمستقيم، أو حتى في حالات نادرة، حتى المريء. تؤدي الأمراض الناتجة إلى فقدان الشهية والقيء والإسهال (الدموي أحيانًا) وإجهاد البطن. قد يكون فقدان الوزن على نطاق واسع واضحا.
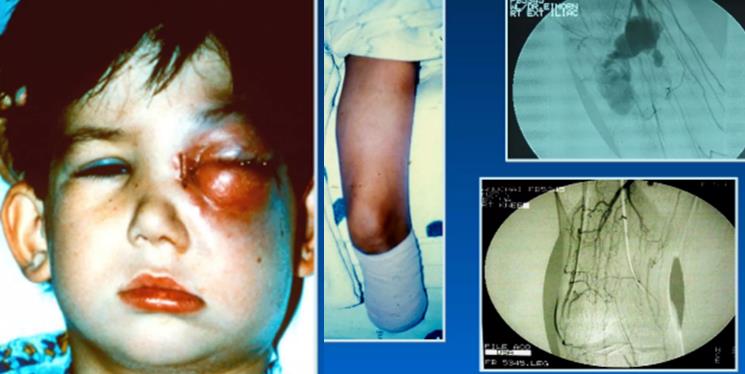
في البشر، الأشكال الأربعة للمرض هي: تحت الجلد، المنتشر، العيني، والأوعية الدموية. الشكل العيني للمرض هو الشكل الوحيد المعروف بأنه يصيب البشر الأصحاء، وقد ارتبط باستخدام العدسات اللاصقة أثناء السباحة في المياه الملوثة. وهذا أيضًا هو الشكل الأكثر ندرة حيث تتطلب معظم الحالات استئصال العين. تتطلب الأشكال الأخرى من المرض حالة طبية موجودة مسبقًا، وعادة ما ترتبط باعتلال الهيموجلوبين الثلاسيمي. وتشمل العلاجات الاستئصال الجراحي العدواني للأنسجة المصابة، مع اقتراح البتر إذا كانت العدوى تقتصر على الطرف البعيد يليها العلاج المناعي والعلاج الكيميائي.
في القطط، يقتصر داء البثويات دائمًا على الجلد على شكل آفات متوذمة وخالية من الشعر. وعادة ما توجد على الأطراف والعجان وعند قاعدة الذيل او في البلعوم الأنفي.
التشخيص
قد يكون التشخيص صعبًا جزئيًا بسبب نقص الوعي بالمرض. ولا يبدو أنه ينتقل من حيوان إلى حيوان أو من حيوان إلى إنسان. يشتبه في أن الداء الظاهري يتم تشخيصه بشكل ناقص للغاية بسبب عدم الإلمام بالمرض، والتقدم السريع، وصعوبة إجراء التشخيص. غالبًا ما تظهر الأعراض بمجرد تقدم المرض إلى النقطة التي تصبح فيها العلاجات أقل فعالية. نظرًا لأن الكائن الحي ليس بكتيريا أو فيروسًا أو فطرًا، فإن الاختبارات الروتينية غالبًا ما تفشل في تشخيصه.
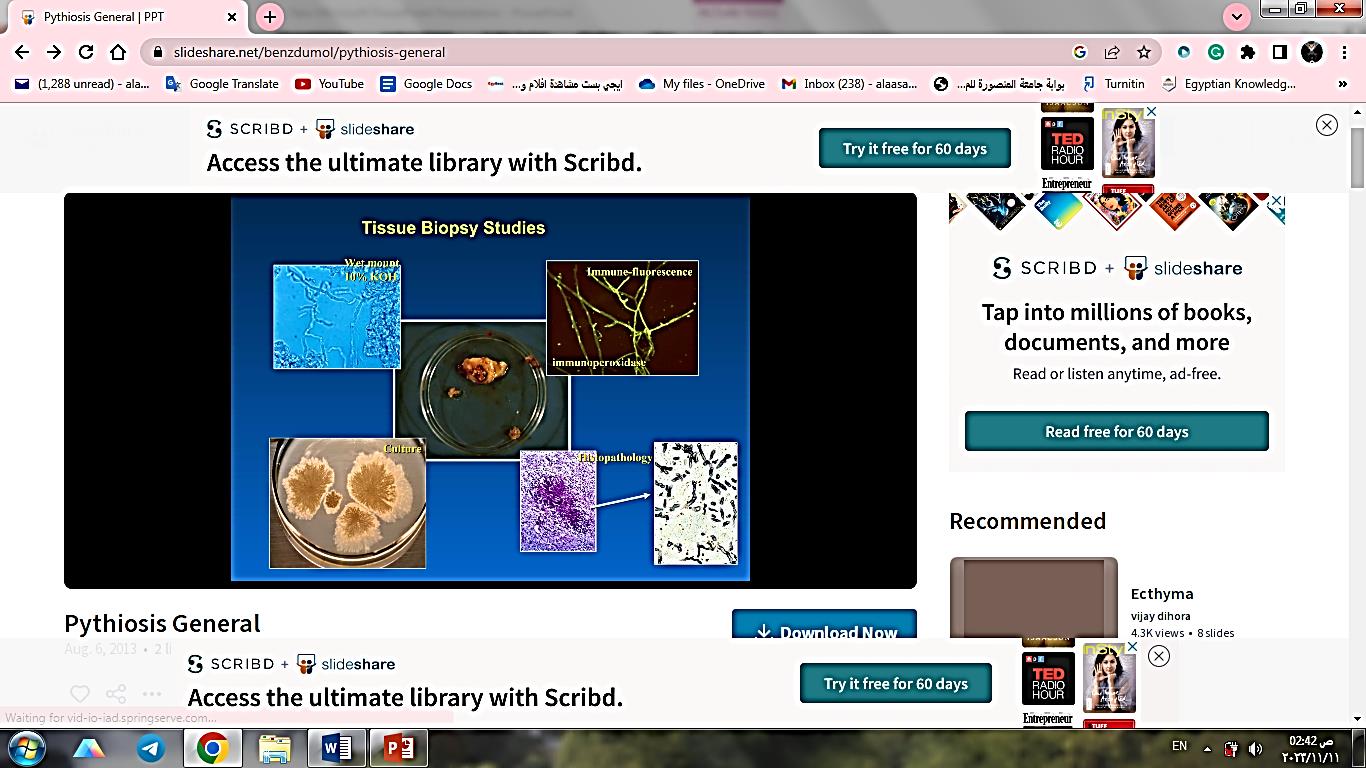
يتم إرسال الأنسجة المجمعة من المناطق المصابة إلى المختبر في ماء مقطر معقم في درجة حرارة الغرفة. يتم وضع قطع من الأنسجة مع 10٪ KOH. قد يكون العثور على خيوط متباعدة بشكل متناثر مؤشرا على P.insidiosum، أو غيرها من مسببات الأمراض الفطرية (zygomycetes).
لعزل هذا الكائن الحي من المهم أن نتذكر أن P.insidiosum يتم تثبيطه بشدة بسبب درجات الحرارة المنخفضة. أي أن نقل الأنسجة الخزعة في الجليد سيقلل من فرصة عزل هذا العامل الممرض في الثقافة. ولذلك، ينبغي إرسال العينات إلى المختبر في الماء وفي درجة حرارة الغرفة. يجب وضع قطع صغيرة من الأنسجة المأخوذة من الخزعة على أطباق أجار سابورو سكر العنب وحضنها عند درجة حرارة 37 درجة مئوية حيث تعتبر درجة الحرارة هذه مثالية للعزلة الأولية لـ P.insidiosum. الحضانة في درجة حرارة الغرفة تؤخر معدل نموها. وبعد 24 إلى 48 ساعة ينبغي ملاحظة مستعمرات صغيرة حول الأنسجة. ينمو P.insidiosum بسرعة عند 37 درجة مئوية، وبالتالي خلال 5 أيام سيتم تغطية اللوحة بمستعمرة خيطية مغمورة تشبه الفطريات.
مجهريا، لوحظ وجود خيوط بدون تبوغ. للتعرف على P.insidiosum، يجب تحفيز تكوين الأبواغ الحيوانية في المزارع المائية باستخدام أوراق العشب وبعض الأيونات. سيتم ملاحظة Sporangia التي تحتوي على أبواغ حيوانية (مرحلة لاجنسية) عند حواف العشب. يعد إنتاج الأوجونيوم (المرحلة الجنسية) أمرًا صعبًا ونادرًا ما يوجد في الوسائط المستخدمة عادة في المختبرات السريرية.
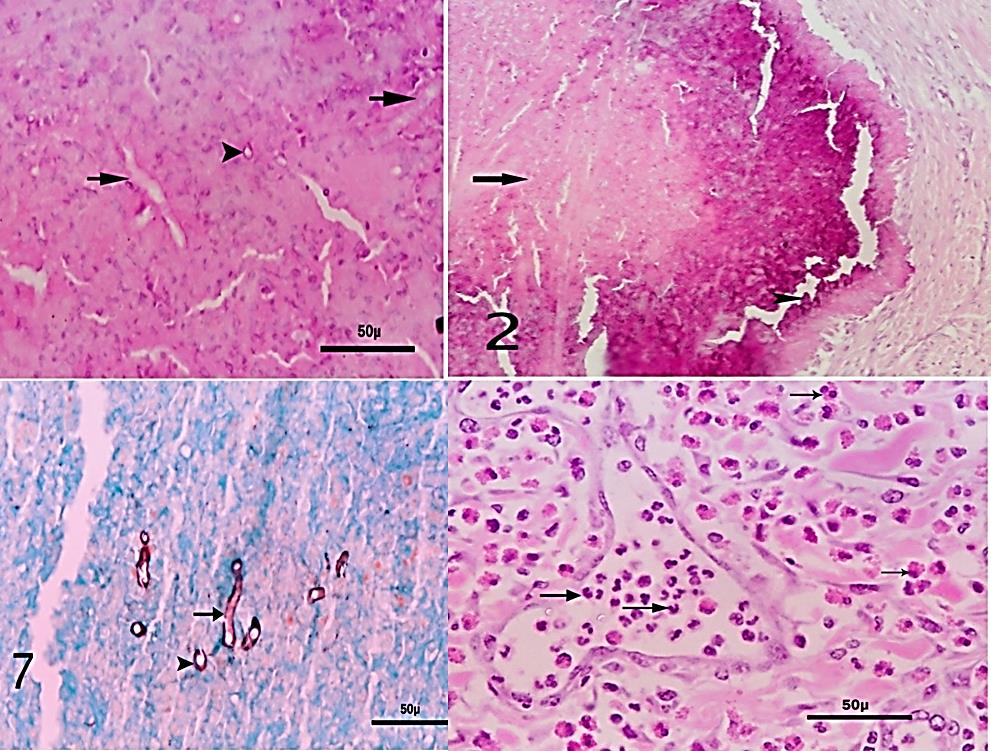
تُظهر أقسام الأنسجة من العينات المأخوذة من الخزعة في H&E التفاعل الالتهابي اليوزيني النموذجي الذي تمت مناقشته في الأمراض الحيوانية والبشرية. ومع ذلك، من الصعب ملاحظة خيوط P.insidiosum مع هذه اللطخة. يُقترح استخدام صبغة الفضة وحمض شيف الدوري (PAS) لتحديد العناصر الواصلة لـ P.insidiosum بشكل صحيح في الأنسجة. يجب إجراء تحديد تفاضلي لـ P.insidiosum والفطريات التي تطور هياكل خيطية، وخاصة الفطريات الزيجومية.
تم تطوير العديد من الاختبارات المصلية لتشخيص الداء القيحي لدى البشر والحيوانات. وهي: التثبيت المتمم، الانتشار المناعي، مقايسة الامتصاص المناعي المرتبط بالإنزيم، مقايسة البيروكسيديز المناعي، الأجسام المضادة الفلورية، واللطخة الغربية.
تم تطوير تثبيت المتممات في أستراليا لتشخيص داء الثرثرة في الخيول. إنه اختبار حساس ولكنه غير محدد. لم يعد هذا الاختبار مستخدمًا في المختبرات التي تتعامل مع P. insidiosum.
الانتشار المناعي هذا هو الاختبار المصلي الأكثر شعبية لتشخيص التسمم المناعي في البشر والحيوانات. الاختبار محدد تمامًا، لكنه شديد الحساسية. إن اكتشاف أن الأمصال المأخوذة من بعض البشر والكلاب المصابين بالتثثيات المؤكدة أعطت نتائج سلبية في هذا الاختبار تشير إلى أن التشخيص باستخدام معرف الهوية يجب تأكيده باختبار أكثر حساسية. ومع ذلك، يوصى باختبار تحديد الهوية كاختبار شاشة للتشخيص المفترض لداء الثُقعات في البشر والحيوانات.
مقايسة المناعية تم تطوير هذا الاختبار للكشف على وجه التحديد عن خيوط P. insidiosum في الأنسجة المأخوذة من البشر والحيوانات. تستخدم هذه التقنية الأجسام المضادة متعددة النسيلة ضد P. insidiosum ويتم الكشف عن تفاعل Ag-Ab من خلال اختبار البيروكسيديز. هذه التقنية محددة مثل الثقافة.
مقايسة الامتصاص المناعي المرتبط بالإنزيم ELISA: تم تقديم هذا الاختبار للتغلب على عيوب اختبار الهوية. إن اختبار ELISA الخاص بـ P.insidiosum محدد وحساس. كشف هذا الاختبار عن جميع حالات الإصابة بالتثؤلول المثبتة في البشر. كما أظهر أنه مفيد في اكتشاف حالات إصابة القطط والأبقار والخيول بالمرض. كشفت هذه التقنية على وجه التحديد عن خيوط P.insidiosum وأعطت نتائج سلبية عند اختبارها ضد Entomophthorales و Mucorales zygomycetes.
في علم الخلايا والأنسجة، لا يتم تلوين الكائن الحي باستخدام Giemsa أو H&E أو Diff-Quick، ولكن يتم تحديد الخيوط بواسطة الأنسجة المحيطة. مطلوب تلطيخ GMS لتحديد الضجيج.
وأقرأ أيضا: